زراعة القلب
عملية زرع القلب (بالإنجليزية: heart transplant) أو (بالإنجليزية: cardiac transplant)، هي إجراء عملية زرع جراحي للمرضى الذين يُعانون من فشل القلب أو من مرض الشريان التاجي الحاد. اعتباراً من عام 2008 أصبح الإجراء الأكثر شيوعاً هو أخذ القلب السليم من المتوفين حديثاً (المتبرع) وزرعه في المريض. فترات البقاء على قيد الحياة بعد العملية تأخذ في المتوسط 15 عاماً.[1] لا يعتبر زرع القلب علاجاً لأمراض القلب، ولكنه علاج منقذ للحياة يهدف إلى تحسين نوعية الحياة للمستفيدين.[2]
| زراعة القلب | |
|---|---|
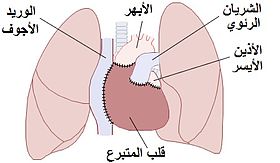
رسم يوضح وضع قلب متبرع في إجراء زرع مثلي أو زراعة سوية الموضع. يلاحظ أن الجزء الخلفي من الأذين الأيسر والأوعية الدموية الكبرى للمريض متروكة في مكانها.
| |
| معلومات عامة | |
| الاختصاص | طب القلب |
| من أنواع | زراعة الأعضاء |
| تعديل مصدري - تعديل | |
تاريخ المرض
عدلأحد الذين ذكروا إمكانية زرع القلب كان الباحث الطبيب الأمريكي سايمون فلكسنر، الذي أعلن في بحثه حول «الاتجاهات في علم الأمراض» في جامعة شيكاغو في عام 1907 أنه سيكون من الممكن مستقبلاً استبدال الأعضاء البشرية المريضة عن طريق الجراحة، بما في ذلك الشرايين والمعدة والكلى والقلب.[3]
في عام 1945 نجح عالم الأمراض السوفياتي نيقولاي سينيتسين في نقل قلب من ضفدع وزرعه في ضفدع آخر، ومن كلب إلى كلب آخر، حيثُ عاش كل من المتلقيين بعدها بالقلب المزروع.
في 23 يناير 1964، قام الدكتور جيمس هاردي بأول عملية زرع قلب في المركز الطبي بجامعة ميسيسيبي في مدينة جاكسون، حيث زرع قلب شمبانزي في صدر المريض بويد راش (68 عاماً) الذي كان يحتضر وكانت هذه محاولة أخيرة لإنقاذه إذ أنه لم يكن هناك قلبٌ بشري مُتاح. توفي المريض بعدها بـ 90 دقيقة. وتعرضت عملية هاردي لانتقادات حادة جراء عملية الزرع هذه، ولكنها بيّنت إمكانية زرع قلب في الإنسان. وَبعد ثلاث سنوات، تم إجراء أول عملية ناجحة لزرع قلب من إنسان إلى إنسان عام 1967 من قِبل جراح القلب الجنوب أفريقي كريستيان برنارد.
يُعتبر نورمان شومواي على نطاق واسع هو الأب الروحي لزراعة القلب في العالم على الرغم من أن تنفيذ أول عملية زرع قلب بشري في العالم كانت على يد جراح القلب في جنوب أفريقيا كريستيان بارنارد، وذلك باستخدام التقنيات المتقدمة والمُحسّنة من قِبل شومواي والجرّاح ريتشارد لووار.[4] أجرى بارنارد أول عملية زرع قلب على لويس واشكانسكي في 3 ديسمبر 1967، في مستشفى جروت شور في كيب تاون في جنوب أفريقيا.[4][5] وقام أدريان كانتروفيتز بأول عملية زرع قلب للأطفال في العالم يوم 6 ديسمبر 1967، في مستشفى ميمونيدز في بروكلين، بنيويورك، بعد ثلاثة أيام من العملية الرائدة لكريستيان بارنارد (التي اتبعت نفس إجراءات شومواي ولووار).[4]
أجرى نورمان شومواي أول عملية زرع قلب للكبار في الولايات المتحدة يوم 6 يناير 1968، في مستشفى جامعة ستانفورد.[4]
معظم الطرق الجراحية المنشورة لجراحات زرع القلب تلتزم بقطع العصب المبهم بالضرورة، وبالتالي تبتر التحكّم اللاودّي لعضلة القلب.
في جميع أنحاء العالم، يتم تنفيذ حوالي 3500 عملية زرع قلب سنويا. يتم تنفيذ الغالبية العظمى من تلك العمليات في الولايات المتحدة (2000-2300 سنوياً). مركز سيدار-سيناي الطبي في لوس انجلوس، كاليفورنيا، هو حالياً أكبر مركز لزرع القلب في العالم، وقد أجرى المركز 122 عملية زراعة للكبار فقط في عام 2014 وحده. يوجد حوالي 800.000 مريض مصنفين على مقياس NYHA التصنيف الوظيفي لجمعية القلب في نيويورك لديهم أعراض الفئة الرابعة (FC-IV) من فشل القلب (الفئة الرابعة: المرضى غير القادرين على الاستمرار في النشاط البدني دون مشقة)، مما يدل على وجود قصور قلب متقدم لديهم.[6] أدّى التفاوت الكبير بين عدد المرضى الذين يحتاجون إلى عمليات زرع وعدد العمليات التي يتم تنفيذها بعد توافر الشروط، إلى تحفيز البحث في زرع قلوب غير بني الإنسان إلى الإنسان، وذلك بدءاً من عام 1993. نقل الأعضاء من الكائنات الحية الأخرى، والقلوب الاصطناعية التي من صنع الإنسان هما بدائل أقل نجاحا.[1]
وفقا للجمعية الدولية لزراعة القلب والرئة (International Society for Heart and Lung Transplantation)، فإنه أُجريت ما بين عام 1967 إلى عام 2000 عدد 55.359 عملية زرع قلب في جميع أنحاء العالم في 301 مركز قلب معروف رسمياً. من عام 1967 وحتى 30 يونيو 2007، ارتفع العدد إلى ما مجموعه 80.106 عملية زرع قلب في جميع أنحاء العالم.
| العام |
عمليات زراعة القلب في جميع أنحاء العالم |
|---|---|
| 1967 | 1 |
| 1968 | 100 |
| 1969 | 53 |
| 1970 | 30 |
| 1971 | 25 |
| 1972 | 30 |
| 1973 | 45 |
| 1974 | 40 |
| 1975 | 42 |
| 1976 | 42 |
| 1977 | 50 |
| 1978 | 83 |
| 1979 | 70 |
| 1980 | 100 |
| 1981 | 90 |
| 1982 | 189 |
| 1983 | 318 |
| 1984 | 665 |
| 1985 | 1182 |
| 1986 | 2159 |
| 1987 | 2713 |
| 1988 | 3136 |
| 1989 | 3363 |
| 1990 | 4003 |
| 1991 | 4171 |
| 1992 | 4203 |
| 1993 | 4364 |
| 1994 | 4429 |
| 1995 | 4396 |
| 1996 | 4263 |
| 1997 | 4199 |
| 1998 | 3864 |
| 1999 | 3581 |
| 2000 | 3433 |
| 2001 | 3390 |
| 2002 | 3283 |
| 2003 | 3226 |
| 2004 | 3065 |
| 2005 | 3185 |
| 2006 | 3205 |
| 2007 | 2345 |
| من يناير 2008 إلى يونيو 2009 | 3284 |
| من يناير 2009 إلى يونيو 2010 | 3608 |
الموانع
عدلبعض المرضى أقل ملائمة لعملية زرع القلب، وخاصة إذا كانوا يعانون من ظروف أخرى للدورة الدموية المرتبطة بالقلب. الشروط التالية في المريض تزيد من فرص حدوث مضاعفات:
- أمراض الكلى أو الرئة أو الكبد.
- مرض السكري المعتمد على الأنسولين مع قصور في عضو آخر.
- الأمراض التي تهدد الحياة ولا علاقة لها بقصور القلب.
- أمراض الأوعية الدموية في شرايين الرقبة والساق.
- ارتفاع المقاومة الوعائية الرئوية.
- الجلطات الدموية حديثة.
- أن يكون العمر أكثر من 60 عامًا (هناك بعض الاختلاف بين المراكز الطبية).
- تعاطي المخدرات، لا سيما تدخين التبغ (مما يزيد من فرصة الإصابة بأمراض الرئة).
الإجراءات الجراحية
عدلقبل الجراحة
عدلتبدأ رحلة زرع القلب عندما يتم التعرف على قلب متبرع مناسب للمريض.[7][8][9][10]
يأتي القلب من متبرع متوفى حديثاً، أو من شخص في حالة موت دماغي، وتُسمى أيضا جثة ذات قلب نابض. يتم الاتصال بالمريض من قبل مُمرضة وتبلغه بالحضور إلى المستشفى للتقييم وللحصول على أدوية ما قبل العملية الجراحية. وفي الوقت نفسه، يتم إزالة القلب من المتبرع وفحصه من قِبل فريق من الجراحين لمعرفة ما إذا كان في حالة مناسبة. ويجدر الانتباه أنه إذا وُجد أن القلب غير مناسب فإن هذا قد يُحدث ضيق واحباط في نفس المريض الهش نفسياً أصلا، والذي يتطلب عادة دعماً عاطفياً قبل عودته إلى بيته.
يجب على المريض أيضا الخضوع لاختبارات عاطفية ونفسية وجسدية للتحقق من الصحة العقلية والقدرة على الاستفادة من القلب الجديد. كما يتم إعطاء المريض دواء تثبيط مناعي حتى لا يرفض جهازه المناعي القلب الجديد.
جراحيا
عدلبمجرد أن يمر القلب الممنوح من الفحص، يؤخذ المريض إلى غرفة العمليات ويخضع لتخدير عام. ثم تكون الإجراءات الجراحية: إما إجراء مثلي أو إجراء غير مكاني، تبعا لظروف المريض والقلب الممنوح.
الإجراء المثلي
عدلموجات P للمريض المتلقي مبينة بالأسهم علي تخطيط كهربية القلب (ECG).
الإجراء المثلي، ويُعرف أيضاً باسم: سوي الموضع يتم كالتالي:
- يبدأ الإجراء المثلي ببضع عظم القص الذي هو عملية جراحية تهدف إلى شق عظم القص كله أو جزء منه.[11]
- يتم بذلك فتح الصدر وكشف المنصف.
- ثم يُفتح التامور الذي هو كيس رقيق يحيط بالقلب ليعطيه مجالاً للتحرك دون التعرض لأذى الاحتكاك.
- ثم يتم شق الأوعية الدموية الكبرى وإرفاق المريض على مجازة قلبية رئوية CPB.
- يُحقن القلب الممنوح (الجديد) بكلوريد البوتاسيوم (KCl). يقوم كلوريد البوتاسيوم بإيقاف القلب النابض قبل إزالته من جسم المتبرع وحفظه في الثلج. يمكن للثلج عادة الحفاظ على القلب صالحاً للاستعمال لمدة أربع [12] إلى ست ساعات اعتماداً على أسلوب الحفظ وحالة القلب.
- تتم إزالة القلب القديم (الفاشل) بعد شقّ الأوعية الدموية الكبرى وجزء من الأذين الأيسر.
- لا تُقطع الأوردة الرئوية للمريض، ولكن يُترك جزء دائري من الأذين الأيسر الذي يحتوي على الأوردة الرئوية في مكانه.
- يُشذب القلب الممنوح ليناسب الأذين الأيسر للمريض وتتم خياطة الأوعية الدموية الكبرى في المكان.
- يُعاد تشغيل القلب الجديد.
- يُخرج المريض من المجازة القلبية الرئوية.
- يتم إغلاق تجويف الصدر.
تم تطوير الإجراء المثلي بواسطة شومواي ولووار في مستشفى ستانفورد-لين بسان فرانسيسكو عام 1958.[4]
الإجراء غير المكاني
عدلالإجراء غير المكاني (بالإنجليزية: Heterotopic heart transplantation)، ويُعرف أيضاً باسم: غَيروي، غيري، منتبذ، مشترك، أو مغاير التوضع.[13][13][14]
في الإجراء غير المكاني، لا يتم إزالة قلب المريض، بل يتم وضع القلب الجديد بحيث يمكن توصيل الأوعية الدموية لكلا القلبين مع بعضهما البعض، [15][16] لتشكيل ما يعتبر في الواقع «قلبين» (قلب مزدوج). هذا الإجراء يُعطي فرصة لاسترداد قلب المريض الأصلي إذا ما فشل القلب الجديد الممنوح (على سبيل المثال، من خلال رفض الجسم له)، فإنه يمكن في وقت لاحق إزالة القلب الجديد الفاشل، وترك القلب الأصلي للمريض مكانه.[17] ويُستخدم الإجراء غير المكاني فقط في الحالات التي يكون فيها القلب المانح ليس قوياً بما فيه الكفاية للعمل من تلقاء نفسه (إما لأن جسم المريض أكبر بكثير من جسم المتبرع، أو أن القلب الممنوح ضعيف في حد ذاته، أو أن المريض يعاني من ارتفاع ضغط الدم الرئوي).
زرع عضو حي
عدلزرع العضو وهو حيّ، ويُعرف أيضاً باسم: طعم أو غرس «العضو حياً».
في فبراير 2006، وبعيادة مدينة باد أوينهاوزن للصدر وجراحة القلب والأوعية الدموية بألمانيا، نجح جراحو زراعة القلب في نقل «قلب نابض» إلى مريض.[18] وبدلا من تبريد القلب، تم ابقاؤه في درجة حرارة الجسم، وربطه إلى جهاز خاص يسمى نظام رعاية العضو (Organ care system) والذي يسمح للقلب بمواصلة ضخ دم دافئ ومؤكسج. هذه التقنية يمكنها الحفاظ على القلب في حالة مناسبة لفترة أطول بكثير من الطريقة التقليدية.
زرع القلب غير النابض
عدلزرع القلب غير النابض، ويُعرف أيضاً باسم: طعم أو غرس «القلب غير النابض».
تحققت أول عملية ناجحة لزراعة قلب غير نابض (قلب ميت) في أستراليا في عام 2014، بواسطة الطبيب جراح القلب كومود ديتال. تم زرع القلب بهذه الطريقة بفضل تطور تكنولوجيا «الحفظ» القادرة على الحفاظ على القلب وإنعاشه وتقييم وظيفة القلب. وكان أول مريض هو ميشيل جريبيلاس البالغ من العمر 57 عامًا.[19] صرح مستشفى بابوورث في انجلترا (حيث تم تنفيذ أول عملية زرع قلب غير نابض في أوروبا) أن هذه التقنية يمكنها أن تزيد من عدد القلوب المتاحة للزرع بنسبة 25٪ على الأقل.[20]
بعد الجراحة
عدليؤخذ المريض إلى وحدة العناية المركزة للإفاقة حيث يتم البدء فيها على أدوية كبت المناعة. وعندما تصبح حالة المرضى مستقرة، يمكن نقلهم إلى وحدة خاصة لإعادة التأهيل. مدة الإقامة في المستشفى والرعاية في مرحلة ما بعد الزرع تعتمد على صحة المريض العامة، وكيفية عمل القلب المزروع (الجديد)، وقدرة المريض على الاعتناء بالقلب الجديد. الأطباء يفضلون عادة أن يغادر المريض المستشفى بعد 1-2 أسابيع من الجراحة، خوفاً من خطر الالتهاب والعدوى وبافتراض عدم حدوث أي مضاعفات. بعد الخروج من المستشفى، يعود المريض لإجراء فحوصات منتظمة ولإعادة التأهيل. وقد يحتاج المريض أيضا دعماً نفسياً عاطفياً. تقل عدد الزيارات المتواترة إلى المستشفى كلما تأقلم المريض أكثر مع العضو الجديد المزروع. يبقى المريض على دواء تثبيط المناعة لتجنب احتمال رفض الجسم للعضو الجديد. وبما أن العصب المبهم ينقطع أثناء العملية، فإن القلب الجديد يدق حوالي 100 نبضة في الدقيقة الواحدة ما لم يحدث إعادة إنماء مرة أخرى للعصب.
تتم متابعة المريض بشكل منتظم لاكتشاف رفض الجسم للعضو الجديد إن حدث ذلك. هذه المتابعة يمكن أن تكون عن طريق أخذ خزعات متكررة من المريض أو عن طريق فحص الدم للصيغة الجينية المعروف باسم «اختبار تغاير خارطة الصيغة الجزيئية». عادة، يتم إجراء خزعة مباشرة بعد الزرع ومن ثم استبدالها باختبار تغاير خارطة الصيغة الجزيئية (AlloMap) بعدما يكون المريض في حالة مستقرة. الانتقال من الخزعة إلى اختبار «آلوماب» AlloMap يمكن أن يحدث في حوالي 55 يوما بعد عملية الزرع.
المضاعفات
عدلتشمل مضاعفات ما بعد الجراحة: الالتهاب، وتعفن الدم، ورفض الأعضاء المزروعة، فضلاً عن الآثار الجانبية للأدوية المثبّطة للمناعة. وبما أن القلب المزروع يجئ من كائن حي آخر (الشخص الواهب)، فإن النظام المناعي للشخص المتلقي يحاول عادة رفضه. إلا أن خطر الرفض لا يذهب أبداً بعيدا، إذ أن على المريض أن يستمر على الأدوية المثبطة للمناعة لبقية حياته كي لا يتم لفظ العضو الجديد (المزروع)، وهو ما قد يتسبب في آثار جانبية غير مرغوب فيها، مثل زيادة احتمال العدوى والالتهاب، أو تطوير أنواع معينة من السرطان. يمكن للشخص المتلقي أن تصيبه أمراض الكلى من عملية زرع القلب. هناك العديد من التطورات الحديثة في الحد من المضاعفات الناجمة عن رفض الجسم للأنسجة المزروعة، والتي أتت من تجارب عمليات زرع القلب للفئران.[21] معدل الوفيات بسبب الجراحة حوالي 5-10% في عام 2011.[22]
توقعات سير المرض
عدلزادت توقعات سير المرض لمرضى زرع القلب (زَرْعٌ مِثْلِيّ) على مدى السنوات ال 20 الماضية، واعتبارا من 5 يونيو 2009، كانت نسبة البقاء على قيد الحياة قد أصبحت:[23]
- 1 سنة: 88.0٪ (ذكور)، 86.2٪ (إناث).
- 3 سنوات: 79.3٪ (ذكور)، 77.2٪ (إناث).
- 5 سنوات: 73.2٪ (ذكور)، 69.0٪ (إناث).
أُجريت دراسة امتدت من 1999-2007 نيابة عن الحكومة الفيدرالية الأمريكية من قِبل الدكتور إريك ويس من جامعة جونز هوبكنز للطب، واكتشف أنه بمقارنة المرضى الرجال الذين تلقوا قلوب من رجال مع الرجال الذين تلقوا قلوب من إناث، فإن الرجال الذين تلقوا قلوباً من إناث كانت عندهم زيادة 15% من خطر الوفاة التراكمية المُعدّل، على مدى خمس سنوات. ولم يلاحظ وجود فروق ذات دلالة إحصائية مع الإناث اللائي تلقين قلوباً من المانحين سواء أكانوا ذكوراً أم إناثاً.[24]
المتلقون البارزون
عدل- عند وفاته في 10 أغسطس 2009، كان توني هيوزمان هو أطول من عاش في العالم بعد تلقيه قلباً (مزروعاً)، فقد عاش بعد العملية لمدة 30 سنة و11 شهر و10 أيام، قبل أن يموت بالسرطان.[25] تلقّى هيوزمان القلب في عام 1978 وهو في سن ال 20 بعد التهاب رئوي فيروسي أضعف قلبه بشدة.[26] وقد أجريت العملية في جامعة ستانفورد بإشراف الدكتور نورمان شومواي.[27]
- اعتبارا من فبراير 2016 أصبح حامل الرقم القياسي لأطول معيشة بعد عملية زرع قلب هو الإنكليزي جون مكفرتي. حصل على قلبه في 20 أكتوبر 1982 [25]، وتوفي عن 73 سنة في 9 فبراير عام 2016، بعد 33 عامًا من عمليته. تم إجراء العملية في مستشفى هاريفيلد (Harefield Hospital) في ميدلسكس بإشراف السير مجدي يعقوب.[28]
- أُجريت لنائب الرئيس السابق للولايات المتحدة ديك تشيني عملية زرع قلب في 24 مارس 2012.[29] ولأن عمره كان 71 عامًا في ذلك الوقت عند إجراء العملية الجراحية، فإن ذلك أثار النقاشات حول أعلى سن لمرضى زرع الأعضاء.[30]
انظر أيضًا
عدلمعرض الصور
عدلالمراجع
عدل- ^ ا ب Till Lehmann (director) (2007). The Heart-Makers: The Future of Transplant Medicine (documentary film). Germany: LOOKS film and television.
- ^ Burch, M., & Aurora, P. (2004). Current status of paediatric heart, lung, and heart-lung transplantation. Archives of disease in childhood, 89(4), 386–389.
- ^ MAY TRANSPLANT THE HUMAN HEART (.PDF), نيويورك تايمز, January 2, 1908. "نسخة مؤرشفة". مؤرشف من الأصل في 2016-03-05. اطلع عليه بتاريخ 2016-05-02.
{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ ا ب ج د ه McRae, D. (2007). Every Second Counts. Berkley.
- ^ "Memories of the Heart". Doylestown, Pennsylvania: Daily Intelligencer. 29 نوفمبر 1987. ص. A–18.
{{استشهاد بخبر}}: استعمال الخط المائل أو الغليظ غير مسموح:|ناشر=(مساعدة) - ^ Reiner Körfer (interviewee) (2007). The Heart-Makers: The Future of Transplant Medicine (documentary film). Germany: LOOKS film and television.
- ^ "زرع القلب". www.heartfailurematters.org. مؤرشف من الأصل في 2017-08-23. اطلع عليه بتاريخ 2017-04-25.
- ^ حبيب, غفران (18 Nov 2016). "زراعة القلب : كيف تجري عمليات زراعة القلب الخطيرة ؟ • تسعة". تسعة (بar-AR). Archived from the original on 2017-05-19. Retrieved 2017-04-25.
{{استشهاد بخبر}}: صيانة الاستشهاد: لغة غير مدعومة (link) - ^ "ملف كامل عن زراعة القلب". مصرس. مؤرشف من الأصل في 2017-04-26. اطلع عليه بتاريخ 2017-04-25.
- ^ "تقرير شامل عن عملية زراعة القلب | المرسال". www.almrsal.com. مؤرشف من الأصل في 2018-11-23. اطلع عليه بتاريخ 2017-04-25.
- ^ Medscape: Medscape Access نسخة محفوظة 12 سبتمبر 2017 على موقع واي باك مشين.
- ^ Custodiol Htk Solution patient advice including side effects نسخة محفوظة 02 أبريل 2008 على موقع واي باك مشين.
- ^ ا ب Flécher, Erwan; Fouquet, Olivier; Ruggieri, Vito Giovanni; Chabanne, Céline; Lelong, Bernard; Leguerrier, Alain (1 Aug 2013). "Heterotopic heart transplantation: where do we stand?". European Journal of Cardio-Thoracic Surgery (بالإنجليزية). 44 (2): 201–206. DOI:10.1093/ejcts/ezt136. ISSN:1010-7940. Archived from the original on 2020-07-31.
- ^ "Heart Transplant". www.heart.org (بالإنجليزية). Archived from the original on 2020-03-22. Retrieved 2020-07-31.
- ^ "Two Hearts Beat As One". UC Health - UC San Diego (بالإنجليزية الأمريكية). Archived from the original on 2020-07-31. Retrieved 2020-07-31.
- ^ Miller, Katharine (20 Oct 2004). "Two hearts are better than one for toddler who undergoes historic operation". Stanford University (بالإنجليزية). Archived from the original on 2019-12-31. Retrieved 2020-07-31.
- ^ "Cardiac Patient Kept Alive With Two Hearts". Fox News (بالإنجليزية الأمريكية). 27 Mar 2015. Archived from the original on 2019-10-18. Retrieved 2020-07-31.
- ^ "Bad Oeynhausen Clinic for Thorax- and Cardiovascular Surgery Announces First Successful Beating Human Heart Transplant". TransMedics. 23 فبراير 2006. مؤرشف من الأصل في 2016-03-16. اطلع عليه بتاريخ 2007-05-14.
- ^ "'Dead' hearts transplanted into living patients in world first". مؤرشف من الأصل في 2017-07-29.
- ^ "Europe's first non-beating heart transplant". BBC News. مؤرشف من الأصل في 2018-10-01. اطلع عليه بتاريخ 2015-04-16.
- ^ Bishay, R. The ‘ Mighty Mouse’ Model in Experimental Cardiac Transplantation. Hypothesis 2011, 9(1): e5. نسخة محفوظة 10 يونيو 2018 على موقع واي باك مشين.
- ^ Long-term Mortality in Adult Orthotopic Heart Transplant Recipients نسخة محفوظة 10 يناير 2020 على موقع واي باك مشين.
- ^ Heart Disease and Stroke Statistics--2012 Update The جمعية القلب الأمريكية. Retrieved 27 November 2012. "نسخة مؤرشفة". مؤرشف من الأصل في 2018-02-12. اطلع عليه بتاريخ 2016-05-01.
{{استشهاد ويب}}: صيانة الاستشهاد: BOT: original URL status unknown (link) - ^ Weiss، E. S.؛ Allen، J. G.؛ Patel، N. D.؛ Russell، S. D.؛ Baumgartner، W. A.؛ Shah، A. S.؛ Conte، J. V. (2009). "The Impact of Donor-Recipient Sex Matching on Survival After Orthotopic Heart Transplantation: Analysis of 18 000 Transplants in the Modern Era". Circulation: Heart Failure. ج. 2 ع. 5: 401. DOI:10.1161/CIRCHEARTFAILURE.108.844183.
- ^ ا ب Prynne، Miranda (24 ديسمبر 2013). "Brit sets new record for longest surviving heart transplant patient". The Daily Telegraph. United Kingdom. مؤرشف من الأصل في 2014-11-08. اطلع عليه بتاريخ 2014-09-19.
- ^ Ohio man with heart-transplant record dies at 51 | The Columbus Dispatch [وصلة مكسورة] نسخة محفوظة 17 يناير 2021 على موقع واي باك مشين.
- ^ Heart Transplant Patient OK After 28 Yrs (14 September 2006) CBS News. Retrieved 29 December 2006. نسخة محفوظة 02 فبراير 2009 على موقع واي باك مشين. [وصلة مكسورة]
- ^ "Guinness World Record heart transplant patient dies". BBC News. BBC. مؤرشف من الأصل في 2019-05-01. اطلع عليه بتاريخ 2016-02-11.
- ^ "Cheney undergoes heart transplant surgery". Fox News. 24 مارس 2012. مؤرشف من الأصل في 24 سبتمبر 2015. اطلع عليه بتاريخ أكتوبر 2020.
{{استشهاد بخبر}}: تحقق من التاريخ في:|تاريخ الوصول=(مساعدة) - ^ OLIVIA KATRANDJIAN (25 مارس 2012). "Is Dick Cheney Too Old for a Heart Transplant? -". ABC News. مؤرشف من الأصل في 2018-07-05. اطلع عليه بتاريخ 2015-05-05.
روابط خارِجية
عدل- مقالة لرويترز عن تأثير ضغط العمل في صحة القلب.
- مقالة لبي بي سي هل تؤثر زراعة قلب ثان على عواطفنا؟
- زراعة القلب، WebTeb.
- عمليات زراعة القلب، جامعة هايدلبرج Universitätsklinikum Heidelberg.
- زراعـة الـقـلـب، موقع: صحة، سلسلة التثقيف الصحي العربية.
- زراعة القلب ومتطلبات نجاحها، موقع: الطبّي.
- عمليات زرع القلب | د.مصطفى محمود.
- أول عملية زرع قلب تونسية ناجحة.
- فيديو تعليمي عن عملية زراعة قلب.
- عملية زرع قلب مصورة.
- مستشفي النجاح في نابلس - نجاح أول عملية زرع قلب صناعي في فلسطين لشاب في 19 من عمره.